양수검사
= 양수천자
= Amniocentesis
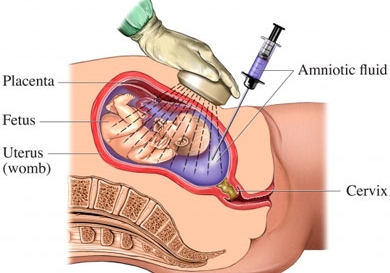
(1) 양수검사 (양수천자, Amniocentesis)는 어떻게 하는가?
태아는 엄마 자궁 속에 들어 있는데 물에 둥둥 떠 있다.
이 물을 양수라고 한다.
양수는 태아가 움직일 수 있는 공간을 제공하며
태아를 외부의 충격으로부터 보호해준다.
복부에 충격이 있어도 심하지 않으면 태아는 안전하다.
양수검사는 태아의 건강 상태를 확인하기 위해
엄마를 배를 통해 가느다란 바늘을 찔러서 채취를 하게 된다.
주사 바늘이 태아를 찌르면 안 되기 때문에
초음파로 보면서 조심스럽게 바늘을 삽입한다.
마취를 하거나 진통제를 투여하지는 않는다.
배에 주사 한번 맞는다고 생각하면 된다.
참을만하다.
그러나 많은 산모들이 배에 주사 바늘이 들어간다는 생각만으로도
두려움을 느끼고 긴장을 한다.
주사 바늘을 찌르기 전에 복부 전체를 소독한다.
소독약은 여러 가지 종류가 있는데
가장 보편적으로 사용하는 것이 베타딘 소독액일 것이다.
베타딘으로 소독을 할 때는 소독 후 알코올 등으로 깨끗하게 닦아 낸다.
베타딘액이 배 안으로 들어가면 좋지 않다.
작은 바늘구멍을 통해 배안으로 들어갈 가능성은 매우 낮지만
베타딘 소독액을 깨끗하게 닦아내야 한다.
베타진 소독액이 아닌 다른 소독제를 사용하는 방법도 있다.
바늘이 양수 안으로 제대로 들어가면 바늘로 노란색 양수가 흘러나온다.
처음에는 소량이 피가 나올 수도 있다.
처음 뽑아낸 소량의 양수는 오염의 소지가 있으므로 버린다.
이후에 주사기를 통해 필요한 만큼 양수를 뽑는다.
어떤 검사를 하느냐에 따라 다를 수 있지만 대략 20 ~ 30 cc를 뽑는다.
양수를 뽑은 이후 배에 삽입했던 기다린 바늘을 뽑는다.
(2) 양수검사는 왜 하는가?
양수검사는 태아의 기형여부를 알기 위해 한다.
모든 산모는 임신 12 주 경에 1 차 기형아 검사를
임신 16 주 경에 2 차 기형아 검사를 한다.
1, 2 차 기형아 검사를 통해 염색체 이상,
구체적으로 다운증후군, 에드워드 증후군, 파타우 증후군의 위험성이 있는 지를 본다.
고 위험군에 해당되면 양수 검사를 한다.
그러니까 모든 산모에서 하는 것은 아니라 고위험 산모에서 양수검사를 하는 것이다.
1차, 2 차 기형아 검사 : 다운증후군, 에드워드 증후군, 파타우 증후군 고위험 시 양수검사를 한다.
1, 2 차 기형아 검사를 통해 고위험군 그룹에 들어가면 양수검사를 한다.
고위험 그룹이라는 것은 그럴 가능성이 높다는 것이지 정말 기형이 있다는 의미는 아니다.
실제로 기형이 없는 경우가 훨씬 많다.
1, 2 차 기형아 검사는 선별검사로 여기서 고위험군이 나오면
최종 확진을 위해서 양수검사를 하게 된다.
양수 검사를 안 하고 알 수 있는 방법은 없을까?
양수 검사 없이 확실히 알 수 있는 방법은 없다.
하지만 기형아 검사에서 고위험군이 나오면 양수검사 전 리프트 검사를 해볼 수 있다.
리프트 검사에서 음성이면 양수검사를 안 해도 된다.
양수 검사 전 리프트 검사를 해서 음성이 나오면 양수검사를 안 할 수도 있다.
양수 안에는 태아의 피부에서 떨어진 세포가 있다.
이 세포로 태아의 염색체 검사를 할 수가 있다.
염색체 검사를 하면 태아의 성별로 알 수 있다.
여아의 경우 성염색체가 XX이고 남아의 경우 XY 이므로 거의 100 % 정확하게 성별을 알 수 있다.
하지만 태아의 성별을 알려주는 것은 법이 허용하고 있지 않으므로 정보를 제공하지 않는다.
정상인 성염색체는 남녀를 알 수 없도록 가려져 있다.
성염색체에 이상이 있다면 정보를 제공한다.
염색체 검사는 양수 안에 있는 태아 피부에서 떨어진 세포를 가지고 한다.
양수검사 결과는 태아세포 배양에만 10 일 이상 소요되므로 검사 결과가 나오기까지 2 ~3 주 이상 걸릴 수 있다.
그동안 산모를 불안한 마음을 가지고 기다려야 한다.
추가 비용을 지불하면 형광 정량법 (QF PCR)를 할 수 있다.
이 방법을 사용하면 1 ~ 2 일이면 결과를 알 수 있다.
배양 검사 결과는 기다려야 하지만 QF PCR에서 정상이면 최종 결과도 정상인 가능성이 높다.
형광 정량법을 이용하면 염색체 검사 결과를 빨리 알 수 있다.
일차와 이차 기형아 검사에서는 염색체 이상뿐 아니라 신경관 결손증 위험성 여부도 판단한다.
신경관 결손증 고위험군으로 나와도 양수검사를 한다.
같은 양수검사이지만 검사하는 항목이 다르다.
신경관 결손증 고위험군 산모라면 양수에서 아세틸콜린 에스트라제 (AcheE), 알파페토 프로테인 (AFP)의 양을 측정한다.
양수검사를 통해 염색체 이상이나 신경관 결손을 알 수 있지만
모든 기형을 알 수 있는 것은 아니다.
예를 들면 태아 심장기형, 수두증, 구개열 (언청이), 육손 등을 알 수 없다.
이러한 기형은 임신 20 주경 정밀초음파를 통해 진단하게 된다.
정밀초음파로도 진단이 안 되는 기형도 있다.
양수검사를 통해서 염증 유무를 알 수도 있다.
태아의 뇌실이 커지거나 간이 커지는 경우 등에서 선천성 감염 여부를 의심할 수 있는데
이때 양수 검사를 해서 TORCH 감염 여부를 알 수 있다.
TORCH
T : Toxoplasmosis
O : Other infection
R : Rubella
C : Cytomegalovirus
H : Herpes simplex
양수검사로 알 수 있는 것
(1) 염색체 기형 : 일차, 이차 기형아 검사에서 염색체 기형 고위험군에 해당되면
(2) 신경관 결손증 : 이차 기형아 검사에서 신경관 결손증 고위험군에 해당되면
(3) 태아의 감염 :태아 초음파에서 뇌실이 커지는 경우 등에서
(3) 양수검사의 부작용과 위험성은?
가장 중요한 것은 유산의 위험이다.
양수 검사로 인한 유산 위험성은 약 0.25 % 이다.
즉 400 명 양수검사를 하면 1 명정도에서 유산이 될 수 있다는 의미이다.
양수검사를 실패할 가능성이 있다.
주사바늘을 산모의 배에 찔렀는데 양수가 나오지 않을 수 있다.
이런 경우 주사 바늘의 방향을 조정할 수 있다.
그래도 양수가 나오지 않으면 바늘을 뺐다가 나시 넣는다.
그래도 양수가 나오지 않으면 손을 바꾸거나 (다른 의사가 한다.) 다른 날짜에 다시 검사를 한다.
양수는 잘 채취되었는데 검사가 안될 수도 있다.
양수에서 채취한 세포가 자라지 않을 수 있기 때문이다.
이럴 가능성은 약 0.5 % 이다.
검사 후 가벼운 복통이 생길 수 있다.
복부 불편감이 타이레놀을 복용한다.
복부에 주사 바늘이 들어간 부분에 멍이 들어가 통증을 느낄 수 있다.
(4) 양수검사 후 주의사항
염증이 생길 수 있으므로 병원에서 처방한 항생제를 잘 복용한다.
심한 운동을 피하고 무거운 물건을 들지 않는다.
성관계를 하지 않는다.
혈액형이 RH 음성인 산모는 양수검사로 로감(Rhogam) 주사를 맞는다.
고열, 오한, 질출혈, 심한 복통 등의 증상이 있을 때는
바로 산부인과에 내원하여 상담을 받는다.
[글 : 닥터 아놀드]
'임신과 출산' 카테고리의 다른 글
| 독감 (인플루엔자) 백신 접종 관련하여 알아두면 좋을 내용 (0) | 2022.09.28 |
|---|---|
| 자연분만시 회음절개의 목적, 절개시기, 절개 방법 (2) | 2022.09.21 |
| 태동검사 (태아안정검사, 태아모니터링) 해석하는 방법 (0) | 2022.09.16 |
| 분만 진통 과정에 대해 알아보자 (0) | 2022.09.15 |
| 불임의 정의와 빈도에 대해 알아보자 (2) | 2022.09.13 |




댓글